- Защита прав потребителей — управление федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по городу санкт-петербургу
- Лечение железодефицитной анемии и дефицита железа
- Моё здоровье
- Можно ли принимать лекарства после истечения срока их годности › статьи и новости › докторпитер.ру
Защита прав потребителей — управление федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по городу санкт-петербургу
§
§
§
§
§
§
§
§
§
§
§
§
§
§
§
§
§
§
§
§
§
§
§
§
§
§
§
Лечение железодефицитной анемии и дефицита железа
О современных представлениях коррекции дефицита железа и основных характеристиках железосодержащих препаратов, принципах их выбора и дозирования при железодефицитных состояниях.
Диета при железодефиците и источники железа в пище
Основным источником железа для человека являются продукты животного происхождения. В природе железо существует в двух химических формах: 2-валентное (гемовое) и 3-валентное (негемовое). Гемовое железо хорошо всасывается в кишечнике. Наиболее богаты гемовым железом мясо, особенно говядина, кровяная колбаса.
В птице и рыбе гемового железа гораздо меньше. Печень (свиная и телячья), почки, сердце, ливерная колбаса богаты ферритином и гемосидерином, содержащими негемовое железо (последнее плохо всасывается в желудочно-кишечном тракте). Много негемового железа содержится в некоторых марках красного вина, фруктовых соках, яблоках, гранатах, гречневой крупе, молочных продуктах, яйцах, орехах и шоколаде.
Биодоступность такого железа минимальна, и все эти продукты не являются источником железа. Вегетарианство является мощным фактором риска железодефицитной анемии (ЖДА) в любом возрасте. При этом в рацион должны входить зелень, овощи, фрукты, т. к. усвоение железа улучшается при наличии в пище витамина С.
Всасывание железа ухудшают танин (содержащийся в чае и кофе), фитин (содержащийся в рисе, соевой муке), молоко и творог из-за высокого содержания кальция. Поскольку усвоение железа из пищи ограничено, медикаментозная терапия анемии является основной.
Всемирной организацией здравоохранения (ВОЗ) в 1993 – 2005 годах проведено глобальное исследование, показавшее, что 24,4% всех жителей земного шара страдает разными формами анемии. Чаще всего анемия встречается у детей дошкольного возраста (47% от общей популяции), беременных женщин (41,8%) и небеременных женщин детородного возраста (30,2%). В структуре анемий: 37% занимает железодефицитная анемия, 27% – анемия при хронических заболеваниях (АХЗ).
Среди женщин фертильного возраста лидирующие позиции занимает железодефицитная анемия (ЖДА). Анемический синдром является самым частым гематологическим синдромом, встречающимся в клинической практике. Анемия – это не диагноз, а только синдром, требующий особого алгоритма дифференциальной диагностики.
Исследование ВОЗ свидетельствуют о том, что ЖДА является третьей по распространенности причиной временной потери трудоспособности у женщин в возрасте 15–44 лет. Наряду с собственно ЖДА существует скрытый дефицит железа, который в Европе и России составляет 30–40%, в отдельных регионах – 50–60%.
По данным ВОЗ, дефицит железа определяется у 20–25% всех младенцев, 43% – у детей в возрасте до 4 лет и до 50% – у подростков (девочки). Таким образом, наиболее частыми анемиями как в Беларуси, так и в других странах, являются ЖДА и АХЗ. Анемия является ведущим фактором ухудшения самочувствия пациента, по приблизительным оценкам ею страдают 2,4 млрд населения земного шара.
Основными причинами развития железодефицитной анемии являются: кровопотери (обильные менструальные кровотечения, беременность, роды, желудочно-кишечные, легочные, при заболевании почек); нарушения всасывания железа (резекция желудка и кишечника, недостаточность поджелудочной железы, глютеновая энтеропатия, болезнь Крона); повышенная потребность в железе (быстрый рост, недоношенные, новорожденные дети, подростки, беременность и лактация); недостаточное поступление с пищей (вегетарианская или веганская диета).
Необходимо помнить, что ЖДА – финал выраженного железодефицита, при котором снижается эритропоэз (кроветворение) и, как следствие, уменьшается содержание гемоглобина.
Различают три стадии дефицита железа:
- предлатентный;
- латентный;
- манифестный.
Предлатентный дефицит железа характеризуется снижением запасов микроэлемента без уменьшения расходования железа на эритропоэз. Латентный дефицит железа наблюдается при полном истощении запасов микроэлемента в депо, однако признаков развития анемии нет. Манифестный дефицит железа, или железодефицитная анемия (ЖДА), возникает при снижении гемоглобинового фонда железа и имеет характерные симптомы. Снижение концентрации сывороточного ферритина ниже 12 мкг/л у здоровых детей и 15 мкг/л у взрослых, с поправкой ниже 30 мкг/л у детей и 70 мкг/л у взрослых с инфекционными или воспалительными заболеваниями, означает неизбежное снижение концентрации гемоглобина в последующем.
 Лечение железодефицитной анемии. Принципы лечения ЖДА включают следующие положения:
Лечение железодефицитной анемии. Принципы лечения ЖДА включают следующие положения:
- эффекта невозможно добиться только с помощью диеты;
- препараты железа назначают преимущественно внутрь, до еды;
- улучшение показателей общего анализа крови еще не означает, что в организме восстановлен запас железа;
- после нормализации уровня гемоглобина следует продолжить прием железа еще 1–2 мес. с уменьшением суточной дозы наполовину, чтобы наполнить депо.
Основой патогенетической терапии ЖДА является применение препаратов железа внутрь. Лечение препаратами железа должно быть длительным и зависит от исходной тяжести анемии (уровня гемоглобина и дефицита железа).
На амбулаторном этапе лечение осуществляется при уровне гемоглобина >80 г/л и удовлетворительном общем состоянии пациента. Пероральное назначение железосодержащих ЛС в дозе 200-300 мг/сутки в течение 4-6 недель до нормализации уровня гемоглобина, после чего продолжается прием ЛС в дозе 100 мг/сутки в течение 2-3 месяцев до содержания ферритина не менее 40 мкг/л.
Принципы выбора препарата железа для терапии
В настоящее время пероральные препараты железа разделены на две основные группы: ионные и неионные (последние представлены протеиновым и гидроксиполимальтозным комплексом 3-валентного железа).
Ионные препараты представлены солями 2-валентного железа, в т. ч. сульфатом железа (феррофол, тардиферон, ферроплекс, сорбифер, ферро-фольгамма и др.); хлоридом железа (гемофер); полисахаридными соединениями – глюконат-фумаратными комбинациями (хеферол, ферронал, мегаферрин).
Хелаты 2-валентного железа (цитрат, лактат, глюконат, сукцинат) всасываются лучше, чем сульфат железа. В случае непереносимости солевых препаратов 2-валентного железа, являющихся на сегодняшний день наиболее эффективными в лечении анемии и восполнении депо железа, возможно использование неионных препаратов 3-валентного железа в виде гидроксиполимальтозного комплекса (мальтофер, биофер, феррум лек и др.).
При выборе лекарственного препарата и оптимального режима дозирования необходимо помнить, что адекватный прирост показателей гемоглобина при ЖДА может быть обеспечен поступлением в организм от 30 до 100 мг 2-валентного железа. Учитывая, что при развитии ЖДА всасывание железа увеличивается на 25–30% (при нормальных запасах железа в организме – всего 3–7%), назначают от 100 до 300 мг 2-валентного железа в сутки.
Применение более высоких доз не имеет смысла, поскольку всасывание железа при этом не увеличивается. Степень абсорбции 2-валентных солей железа в несколько раз выше, чем 3-валентного, поэтому препараты, содержащие 2-валентное железо, дают быстрый эффект и нормализуют уровень гемоглобина в среднем через 1–2 месяцев, а нормализация уровня железа в депо происходит через 3–4 месяца от начала лечения и зависит от степени тяжести анемии и дозы препарата.
Требуется более длительное применение препаратов, содержащих железо в 3-валентном состоянии, в случае дефицита меди в организме они будут неэффективны. Нормализация уровня гемоглобина при лечении препаратом 3-валентного железа наступит только через 2–4 месяца, а восполнение дефицита железа в депо – через 5–7 месяцев от начала терапии.
Степень абсорбции отражается и на частоте развития побочных эффектов. Уменьшить нежелательное влияние твердых форм препаратов железа (таблетированных, капсулированных) на слизистую оболочку ЖКТ можно, принимая их во время еды, но при этом уменьшается всасывание железа.
При приеме препаратов в достаточной дозе на 7–10-й день от начала лечения наблюдается повышение количества ретикулоцитов. Нормализация уровня гемоглобина отмечается через 3–4 недели от начала лечения, а в ряде случаев затягивается до 6–8 недель. Общая длительность лечения зависит от исходной тяжести анемии.
Стандартные сроки проведения ферротерапии ЖДА: при легкой степени тяжести – 4-6 недель, при средней степени – 8–12 недель, при тяжелой – 16 недель и более. На фоне применения ферропрепаратов внутрь наиболее часто возникают тошнота, рвота, анорексия, запоры (т. к. железо связывает сероводород, являющийся физиологическим стимулятором моторики), реже – поносы, металлический привкус во рту, окрашивание слизистых оболочек и зубов в черный цвет, аллергические реакции, головная боль. Эти побочные эффекты приводят к частым отказам пациентов от лечения.
Биодоступность двухвалентных солей железа в несколько раз выше, чем трехвалентных, так как они свободно диффундируют через каналы ДМТ1-белков и ферропортин. Фармакологический эффект препаратов быстрый, и нормализация уровня гемоглобина в среднем происходит через 2 недели ‒ 2 месяца, а восполнение депо железа происходит уже через 3‒4 месяца от начала лечения, в зависимости от тяжести анемии и дозировки препарата.
В связи с чем ВОЗ рекомендует препараты двухвалентного железа в качестве стартовой терапии железодефицитной анемии. Всасывание ионов из препаратов трехвалентного железа более медленное, так как необходима активная (энергозависимая) трансформация с участием феррооксидаз.
Лекарственный препарат Феррофол производства УП «Минскинтеркапс» содержит в одной капсуле 50 мг сульфата железа (II) и 500 мкг фолиевой кислоты. Применяя Феррофол в среднесуточной дозировке по 1 капсуле 2-3 раза в день за 1 час до еды (100-150 мг в сутки), достигается цель лечения железодефицитной анемии – введение железа в количестве, необходимом для нормализации уровня гемоглобина, соответствует рекомендации ВОЗ об оптимальной лечебной дозе.
Лекарственный препарат Феррофол отвечает основным требованиям к проведению лечения препаратами железа:
- достаточное содержание элементарного железа в препарате;
- использование сульфата железа, обеспечивающего наибольшую биодоступность;
- введение с препаратом железа фолиевой кислоты, играющей важную роль в гемопоэзе; недостаток этих витаминов вызывает нарушение синтеза ДНК в кроветворных клетках, что негативно влияет на скорость синтеза гемоглобина.
Преимущества препарата Феррофол:
выпускается в форме капсул пролонгированного действия, активные ингредиенты содержатся в пеллетах (микрогранулах), которые обеспечивают их всасывание в верхнем отделе тонкой кишки, в связи с чем отсутствует местное раздражающее действие на слизистую оболочку желудка, что обеспечивает хорошую желудочно-кишечную переносимость.
Использование пеллет в капсулах Феррофол позволяет изолировать друг от друга активные вещества – фолиевую кислоту и железо в одной готовой форме. Фолиевая кислота повышает синтез ДНК в кроветворных клетках, что положительно влияет на скорость синтеза гемоглобина, а значит, более быстрое купирование анемии.
Лекарственный препарат Феррофол показан для профилактики и латентного дефицита железа и железодефицитной анемии, особенно во время беременности.
Профилактика железодефицитной анемии и латентного дефицита железа показана пациентам группы риска, к которым относятся:
- беременные женщины и в период лактации;
- женщины с промежутком между беременностями менее 2 лет;
- продолжающиеся или рецидивирующие кровотечения лица с наследственными геморрагическими гемостазиопатиями;
- лица с хроническими болезнями почек с установленным дефицитом железа;
- лица с содержанием ферритина в крови менее 30 мкг/л (тканевой дефицита железа);
- женщины с длительностью менструаций более 5 дней.

Феррофол – комбинированный лекарственный препарат, восполняющий дефицит железа и фолиевой кислоты в организме.
Капсулы нужно глотать целиком, запивая стаканом воды. Капсулу нельзя рассасывать, разжевывать и держать во рту.
Прием осуществляют до или во время приема пищи, в зависимости от желудочно-кишечной переносимости.
Имеются медицинские противопоказания и нежелательные реакции.
ПЕРЕД ПРИМЕНЕНИЕМ ЛЕКАРСТВЕННОГО ПРЕПАРАТА ОЗНАКОМЬТЕСЬ С ИНСТРУКЦИЕЙ
Моё здоровье
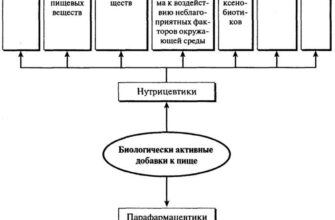
Когда необходимы биодобавки
Несмотря на то, что БАДы по внешнему виду напоминают лекарственные препараты, таковыми они не являются. Биодобавки никогда не назначаются для лечения болезней. Но врач обязательно порекомендует их в следующих случаях:
- для уменьшения симптоматики конкретного заболевания или его профилактики – например, для суставов принесут пользу таблетки с вытяжкой из плакучей ивы, при варикозе – с экстрактом плодов конского каштана;
- при ухудшении общего самочувствия – если не выявлено никаких нарушений, но пациент жалуется на частые простуды, снижение уровня внимания, низкую работоспособность. Восстановить процессы жизнедеятельности помогут добавки с витаминными комплексами, минералами, антиоксидантами. Повысить иммунитет и стимулировать работу всех органов поможет БАД Трансфер фактор;
- при несбалансированном рационе – современные способы переработки продуктов дают возможность увеличить срок их годности, но не позволяют сохранить необходимое количество минералов и витаминов.
В зависимости от назначения, препараты имеют различный состав. Для улучшения общего состояния здоровья применяют добавки, которые содержат следующие вещества:

- аминокислоты – при их недостатке в организме ухудшаются все обменные, восстановительные и биохимические процессы, замедляется рост мышц;
- Омега-3 – полезные жиры, которые необходимы для работы мозга, сосудов и сердца, правильного обмена веществ;
- лецитин – одно из основных питательных веществ для ЦНС (центральной нервной системы). Его недостаток вызывает раздражительность, ухудшает память и мышление;
- антиоксиданты – нейтрализуют действие свободных радикалов. Особенно важны для организма селен, коэнзим Q10, витамины А, Е;
- минералы – необходимы для формирования ферментов, коллагена, работы сердца, поддержания нормальной кислотности. Больше всего организм нуждается в цинке, йоде, кальции.
Такие препараты можно принимать постоянно, без рисков и особых противопоказаний.
Также существуют БАДы, которые помогают решить некоторые проблемы, если они не связаны с серьезными нарушениями здоровья.
Биодобавки-парафармацевтики
Действие этих добавок направлено на улучшение работы органов и систем. Они содержат только натуральные компоненты. Это БАДы:

- Для снижения веса – способствуют сжиганию жира, ускорению обменных процессов, наращиванию мышечной массы. Также БАДы для похудения выводят токсины, насыщают организм полезными веществами и улучшают общее самочувствие. В их состав входят такие ингредиенты, как зеленый чай, ягоды годжи.
- Для набора веса – рекомендуются специальные витаминно-минеральные комплексы, способствующие увеличению массы тела. Помимо этого, их прием укрепляет сосуды, усиливает иммунитет, повышает работоспособность.
- Для усиления потенции – обеспечивают качественную эрекцию, повышают либидо, увеличивают продолжительность полового акта. Однако, даже самые эффективные БАДы для мужчин для потенции не подействуют, если человек не хочет отказаться от вредных привычек, изменить образ жизни и пересмотреть свой рацион.
Отдельно остановимся на биодобавках, улучшающих состояние женщин во время менопаузы.
БАДы при климаксе
Менопауза завершает менструальный период. Чаще всего это происходит в 49-51 год. Но уже за несколько лет до прекращения месячных в организме начинают происходить гормональные изменения, проявляющиеся рядом неприятных симптомов: приливами, ухудшением сна, изменением настроения. Поэтому специализированные негормональные добавки рекомендованы не только в период менопаузы, но и для женщин после 40 лет.

Главным компонентом большинства этих препаратов являются изофлавоны – вещества из группы фитоэстрогенов. Действуют они почти так же, как эстрогены, но мягче. Биодобавки с фитоэстрогенами облегчают приливы, уменьшают другие климактерические проявления, снижают риск остеопороза.
Также в состав могут входить шишки хмеля, корень женьшеня, зверобой.. Эти компоненты улучшают сон, снижают нервное напряжение, нормализуют сон и снижают тревожность.
Как принимать
Биодобавки – препараты, действие которых не заметно после приема 1-2 таблеток. Поэтому, чтобы их эффективность проявилась в полной мере, нужно знать, как правильно принимать БАДы.
При использовании добавок учитывается:
- дозировка – зависит от цели применения (лечебной или профилактической);
- время приема – для усиления эффективности большинство препаратов рекомендуется принимать во время еды;
- фармакологическое действие – тонизирующие средства используют в первой половине дня, а магний лучше всего принимать вечером.
Хранят препараты в темном сухом месте, недоступном для детей и животных.
Относительно пользы БАДов до сих пор ведётся много споров. В процессе лечения заболеваний их можно использовать только как дополнительное терапевтическое средство. Перед применением добавок обязательно проконсультируйтесь с лечащим врачом.
Источники
«Do I need vitamin supplements?», Национальная служба здравоохранения Великобритании
https://www.nhs.uk/common-health-questions/food-and-diet/do-i-need-vitamin-supplements/
«Multivitamin/mineral Supplements», Национальные институты здоровья США
https://ods.od.nih.gov/factsheets/MVMS-HealthProfessional/
«Dietary Supplements», Национальный институт старения (Национальные институты здоровья США)
https://www.nia.nih.gov/health/dietary-supplements
Можно ли принимать лекарства после истечения срока их годности › статьи и новости › докторпитер.ру
1. Информация на упаковке (Expiry date, она же срок годности) означает дату, до которой содержимое не вскрытой упаковки соответствует ГОСТу.
2. Если таблетки упакованы индивидуально (т.н. блистер), начатую пачку можно продолжать использовать до истечения срока годности.
3. Распечатанный флакон с таблетками рекомендуется хранить не больше года с момента его открытия, иначе есть риск заработать желудочно — кишечные проблемы. Как показали эксперименты, в открытом флаконе начинают размножаться кишечная палочка, сальмонелла, стафиллококк и прочие их родственники. Кроме того, таблетки/капсулы могут, в зависимости от их свойств, либо ссыхаться, либо наоборот всасывать влагу из воздуха, а это все влияет на то, как лекарство потом рассасывается в организме. В общем, у аптекарей, отсыпающих по рецепту лекарства из больших бадей в маленькие баночки, существует жесткая инструкция ликвидировать препарат через год после вскрытия контейнера вне зависимости от того, сколько там еще осталось.
4. Офтальмологические препарты однозначно подлежат ликвидации по истечении срока годности, поскольку к этому времени обычно прекращается действие консерванта и в каплях начинают размножаться бактерии.
5. Сиропы и эмульсии в обзоре не упоминались, а вот насчет таблеток есть интересная статистика. По данным исследователей, охвативших сотни наиболее популярных в Северной Америке и Европе препаратов, 84 % лекарств остаются годными еще 5-25 (!!!) лет по истечении срока годности при условии, что упаковка цела. У оставшихся 16 % содержание активного ингредиента понижается до 50–70 % от заявленного на этикетке количества. То есть препарат становится менее эффективным, но не совсем бесполезным.
6. Ни в одном из препаратов, проанализированных много лет спустя после истечения срока годности, содержание продуктов разложения основных компонентов, не достигало опасного для здоровья пациентов уровня.
Все вышесказанное не относится к витаминам . Эти препараты очень нестойки, молекулы витаминов как правило разлагаются с огромной скоростью, поэтому для того, чтобы обеспечить заявленное на этикетке содержание к моменту истечения срока годности, изначально закладывают 50-100% излишка каждого ингредиента. Таким образом, принимая недавно выпущенные витамины, мы регулярно обеспечиваем себе приличную передозировку. Возмущаться и жаловаться по этому поводу смысла нет, поскольку до сих пор витаминная промышленность в Северной Америке практически никак законодательно не регулировалась. Сейчас FDA постепенно прибирает это дело к рукам, но до полного наведения порядка пока далеко.
Мои личные наблюдения совпадают с тем, что написано в отчете. Я хорошо помню, как лет 8-9 назад мы вели огромные проекты, все препараты в которых получали срок годности 5 лет и показывали прекрасные результаты в конце исследований. Сейчас же найти лекарство, которому присваивают годность больше 36 месяцев, — задачка не из легких. Сдается мне, эти два оттяпанных года объясняются главным образом чьими-то финансовыми интересами. И я даже примерно догадываюсь — чьими.
Восточноевропейские и азиатские лекарства в обзоре не рассматривались, поэтому я затрудняюсь дать им какую-либо оценку. Теоретически все должно быть точно так же, но я знаю, что эти препараты, как правило, делаются из более низкокачественного сырья, а как это влияет на поведение лекарств после истечения заявленного срока годности — мне неведомо.
И последнее. Очень важно хранить лекарства при той температуре, которая указана на упаковке. Если нет рекомендаций насчет холодильника, можно держать их в комнате, только ни в коем случае не на холодильнике, не на окне и не вблизи плиты — там заведомо температура часто бывает выше комнатной, а это может привести к преждевременному старению или порче лекарств. Кстати, засовывать в холодильник препараты, на которых нет пометки «Хранить при 2 — 8 градусах» (или что-то вроде этого) тоже не рекомендуется по тем же самым причинам.
Источник: