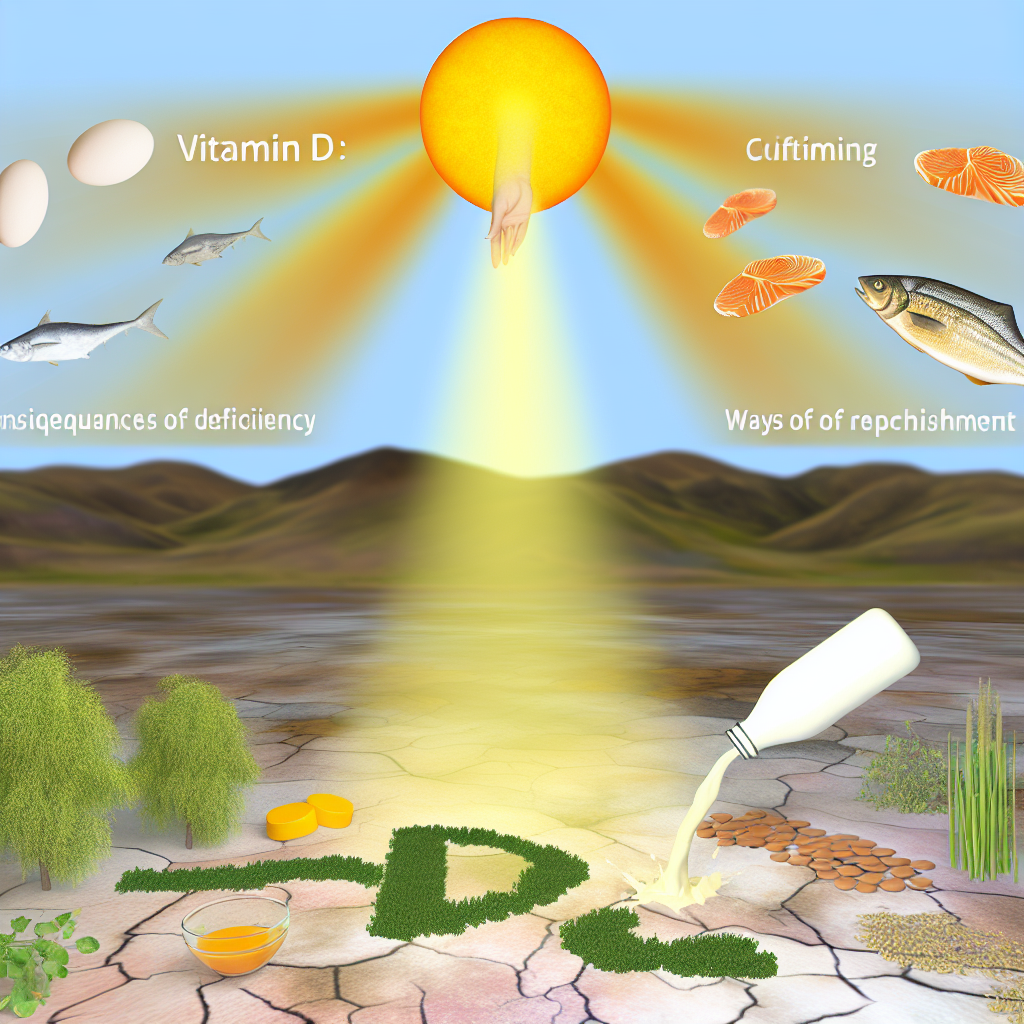
Витамин D (солнечный гормон) жизненно важен для здоровья скелета, мышц и работы иммунной системы. Его дефицит сказывается на костях, мышцах, настроении и может привести к хронической усталости, снижению иммунитета и риску переломов. Регулярный контроль уровня 25(OH)D и своевременная коррекция с помощью правильного питания, солнечных ванн и добавок активно помогают сохранить крепость костей!!!
Роль витамина D в организме

Витамин D обеспечивает целостность костной системы и служит ключевым регулятором минерального обмена, влияя на усвоение кальция и фосфора. Он синтезируется в коже под воздействием ультрафиолета и частично поступает с пищей, выполняя при этом функции, сходные со стероидными гормонами. Именно гормональная форма D важна для передачи сигналов в мышцах, костях и иммунных клетках.
Кальцитриол, активная форма витамина D, регулирует не только процессы минерализации, но и работу ферментов, отвечающих за гомеостаз. Он участвует в экспрессии более сотни генов, обеспечивая адаптацию организма к изменениям внешних условий, укрепляя иммунитет и помогая контролировать уровень глюкозы в крови.
Также витамин D положительно влияет на тонус мышечных волокон, снижая риск судорог и болей. Благодаря его многогранному действию поддерживается баланс различных систем: от опорно-двигательного аппарата до центральной нервной системы, что особенно важно в периоды интенсивного роста, беременности и старения.
Метаболизм и функции кальцитриола
Метаболические превращения витамина D начинаются в коже при попадании ультрафиолетового излучения, затем продолжаются в печени и завершаются в почках. В печени образуется 25-гидроксивитамин D, обладающий длительным периодом полураспада, что позволяет использовать его как маркер физиологического статуса. Заключительный этап гидроксилирования происходит в почечных канальцах: там 25(OH)D превращается в кальцитриол, активный гормон, связывающийся с рецепторами в клетках-мишенях.
Кальцитриол обладает широким спектром биологических эффектов. Он контролирует трансмембранный транспорт кальция и фосфора, обеспечивая их оптимальную концентрацию в плазме. В составе ядерных рецепторных комплексов гормон модулирует транскрипцию генов, участвующих в минерализации и синтезе белков внеклеточного матрикса.
- Усвоение минералов в кишечнике: кальцитриол увеличивает синтез кальций-связывающих белков.
- Формирование костной ткани: стимуляция остеобластов и регулирование активности остеокластов.
- Регуляция иммунного ответа: контроль продукции провоспалительных и противовоспалительных цитокинов.
Помимо классических функций, D-гормон влияет на функцию скелетных мышц, снижая риск судорог и болей, а также на метаболизм углеводов и липидов. Его нехватка может вызвать нарушения в клеточной сигнализации, приводя к снижению плотности костей, ослаблению иммунной защиты и повышению риска метаболических расстройств.
Таким образом, витамин D выступает не просто как нутриент, а в роли полноценного гормона, регулирующего многочисленные физиологические процессы. Понимание этапов метаболизма и функций кальцитриола необходимо для разработки эффективных стратегий профилактики и терапии дефицита этого важнейшего соединения.
Последствия дефицита витамина D
Хронический дефицит витамина D негативно отражается на состоянии костей и здоровье в целом. Первичные симптомы включают ломоту в скелете, мышечную слабость и повышенную утомляемость. Со временем минеральная плотность костей снижается, что приводит к риску переломов при незначительных нагрузках. Также у пациентов ухудшается общее самочувствие, снижается физическая активность.
Нарушение иммунного ответа при низком уровне 25(OH)D выражается в частых ОРВИ, обострениях хронических заболеваний и даже развитии аутоиммунных расстройств. Появляются проблемы с регуляцией обмена веществ, растет вероятность набора веса и ухудшается контроль гликемии у предрасположенных к диабету пациентов.
Дефицит D-гормона может осложнять течение не только ортопедических и инфекционных состояний, но и влиять на психоэмоциональный фон: отмечается понижение настроения, депрессивные проявления и нарушения сна в виде гиперсомнии или бессонницы.
Костные нарушения и иммунные риски
При недостатке витамина D нарушается баланс между остеобластами и остеокластами: процессы резорбции начинают преобладать над образованием костной ткани. В молодом возрасте это приводит к рахиту, у взрослых — к остеомаляции, а с возрастом повышает вероятность остеопороза. Даже небольшие травмы могут оборачиваться серьезными переломами, так как костная структура ослаблена и становится более хрупкой.
Иммунная система при дефиците кальцитриола утрачивает способность эффективно бороться с патогенами. Нарушается синтез антимикробных пептидов, падает функция макрофагов и Т-лимфоцитов. Исследования отмечают рост частоты и тяжести респираторных инфекций, в том числе вирусных, у людей с низкими уровнями 25(OH)D.
Помимо уже перечисленных рисков, дефицит витамина D ведет к ухудшению заживления ран и регенерации тканей. Поскольку кальций участвует в процессах свертывания крови и нейромышечной передаче, при его недостатке могут появляться судороги, спазмы и покалывание в конечностях.
- Хрупкость костей: повышенный риск переломов при падениях даже с небольшой высоты.
- Ослабленный иммунитет: частые ОРВИ, затяжные инфекции дыхательных путей.
- Нарушение мышечного тонуса: судороги, быстрая утомляемость, мышечные боли.
Своевременная диагностика и коррекция уровня витамина D позволяют значительно снизить перечисленные риски, улучшить качество жизни и повысить устойчивость организма к внешним нагрузкам.
Причины дефицита витамина D
Недостаток витамина D может быть вызван сочетанием внешних и внутренних факторов. Самый очевидный триггер — недостаточная инсоляция: проживание в северных широтах, работа в офисах и использование солнцезащитных средств сводят к минимуму синтез D в коже. Кроме того, сезонные колебания ультрафиолетового индекса приводят к тому, что зимой и весной уровень витамина D падает наиболее сильно.
Питательный фактор также играет важную роль. В обычном рационе содержится ограниченное количество естественных источников витамина D: жирной рыбы, печени трески или обогащённых молочных продуктов. Вегетарианцы и веганы оказываются в группе повышенного риска, если не используют специальные растительные добавки.
Наконец, внутренние патологии и лекарственные препараты могут препятствовать синтезу, активации и всасыванию витамина D. Синдромы мальабсорбции, заболевания печени и почек, а также длительный приём глюкокортикоидов, противосудорожных препаратов и некоторых антибиотиков приводят к быстрому катаболизму D3 и нарушению его метаболических превращений.
Внешние и внутренние факторы
Географические условия и образ жизни оказывают ключевое влияние на выработку эндогенного витамина D. При широтах выше 50° и в зимние месяцы интенсивность ультрафиолета слишком мала для синтеза холекальциферола. При этом многие люди проводят большую часть дня в закрытых помещениях, а после выхода на улицу используют солнцезащитные кремы с высоким SPF, что блокирует 90 % производства D.
- Климатические особенности: длительные пасмурные периоды, холодная погода, короткий световой день.
- Социальные ограничения: работа в офисе, жизнь в мегаполисах, мало прогулок на свежем воздухе.
- Использование одежды и солнцезащитных средств, снижающих трансдермальный синтез.
Среди внутренних причин особенно выделяют нарушения всасывания: целиакия, болезнь Крона, муковисцидоз и другие патологии ЖКТ затрудняют абсорбцию жирорастворимых витаминов. Печеночная недостаточность замедляет образование 25(OH)D, а почечная – доказанный этап превращения 25(OH)D в активный кальцитриол. Лекарственные взаимодействия с глюкокортикоидами и противосудорожными препаратами также ускоряют выведение витамина D из организма.
Индивидуальная предрасположенность и возраст добавляют ещё один уровень сложности: с возрастом кожа синтезирует D менее эффективно, а почечная функция постепенно снижается. Именно поэтому пожилые люди, люди со светофобией и пациенты с хроническими заболеваниями нуждаются в более тщательном контроле и профилактике дефицита.
Способы восполнения витамина D
Оптимизация уровня витамина D требует комплексного подхода, включающего три основных источника: солнечную экспозицию, питание и фармацевтические добавки. Каждый из этих компонентов должен быть адаптирован к индивидуальным потребностям человека с учётом возраста, образа жизни, климата и особенностей здоровья.
Солнечные прогулки являются самым естественным методом. Рекомендуется находиться на открытом воздухе минимум 15–30 минут в период с 10:00 до 16:00 без использования SPF-кремов. При этом важно учитывать фототип кожи: для светлокожих людей хватает меньшего времени, чем для темнокожих, чтобы синтезировать оптимальное количество холекальциферола.
Питание должно включать продукты, богатые витамином D: жирную рыбу (лосось, скумбрия), яйца, грибы, обогащённые молочные и растительные напитки. Регулярное включение этих позиций в меню обеспечивает стабильный приток нутриента, особенно в межсезонье, когда солнечная терапия менее эффективна.
Естественные и аптечные методы
Солнечная терапия остаётся базовым способом профилактики и коррекции дефицита. Для большинства людей достаточно 15–30 минут в день естественного ультрафиолета на открытых участках кожи без солнцезащитного крема. Зимой и в регионах с низкой инсоляцией комбинируют этот метод с питанием и фармацевтическими формами D3 и D2.
- Пищевые источники: жирная рыба (400–1000 МЕ на порцию), яичные желтки (≈40 МЕ), обогащённые продукты (100–150 МЕ).
- Добавки: холекальциферол D3 (лучше биодоступность), эргокальциферол D2 (растительный вариант для веганов).
- Формы выпуска: капли (для детей), капсулы и таблетки (удобны для взрослых и путешественников).
При подборе дозировки учитывают возраст, массу тела, сопутствующие заболевания и исходный уровень 25(OH)D. Суточная норма для взрослых обычно составляет 800–2000 МЕ, при выраженном дефиците и под контролем врача доза может быть повышена до 4000 МЕ. Детям до года рекомендуют 400–600 МЕ, а подросткам и беременным — до 1000–2000 МЕ.
Фармацевтические добавки принимают во время или после еды, богатой жирами, для повышения абсорбции. Контроль уровня 25(OH)D проводят через 2–3 месяца после начала терапии, чтобы скорректировать дозу и избежать гипервитаминоза.
Диагностика и контроль уровня витамина D
Мониторинг концентрации 25(OH)D в крови является основой для оценки статуса витамина D и выработки рекомендаций по его коррекции. Анализ на 25(OH)D отражает общий запас витамина в организме благодаря длительному периоду полураспада этого метаболита.
Исследования выполняют методами ИФА или хромато-масс-спектрометрии, требующими подготовки: за 24 часа до сдачи крови рекомендуется исключить жирную пищу и все формы витамина D. Анализ лучше сдавать весной, после зимнего периода с минимальной инсоляцией, чтобы выявить наиболее выраженный дефицит.
Сезонные колебания уровня витамина D учитывают при интерпретации результатов: весной значения обычно ниже, чем осенью. Для здоровых людей оптимум 25(OH)D составляет 30–50 нг/мл. Пограничные значения 20–30 нг/мл указывают на субоптимальный статус, а дефицит — менее 20 нг/мл.
Анализы и рекомендации
Частота мониторинга зависит от группы риска: для здоровых взрослых достаточно одной проверки в год, предпочтительно весной. Беременные, пожилые люди и пациенты с заболеваниями печени, почек или ЖКТ должны сдавать анализ каждые 3–6 месяцев. Это позволяет своевременно корректировать дозы и предотвращать осложнения.
- Подготовка к анализу: воздержаться от жирной пищи и добавок D за сутки.
- Интерпретация: дефицит <20 нг/мл, пограничный 20–30 нг/мл, оптимальный 30–50 нг/мл.
- Коррекция: подбор суточной дозы, контроль динамики через 2–3 месяца.
При устойчивых низких значениях 25(OH)D более 6 месяцев стоит обратиться к эндокринологу или ревматологу для комплексного обследования и дополнительной диагностики причин дефицита. Комплексный подход позволяет повысить эффективность терапии и поддерживать оптимальный уровень витамина D.
Вывод
Витамин D — ключевой элемент в поддержании здоровья костей, нормальной работы мышц и надежной деятельности иммунной системы. Диагностика уровня 25(OH)D, профилактика дефицита с помощью солнечной экспозиции, сбалансированного питания и адекватных добавок позволяют снизить риски остеопороза, инфекционных и хронических заболеваний. Комплексная стратегия контроля и коррекции дефицита D гарантирует улучшение качества жизни и укрепление здоровья во всех возрастных группах.